L’Orthopédie et la Traumatologie
L’orthopédie et la traumatologie sont les spécialités chirurgicales consacrées au traitement de l’ensemble du système musculosquelettique tels que ; les lésions des ligaments, des tendons, des articulations et des nerfs. L’intégrité musculosquelettique est importante pour le bon fonctionnement des autres systèmes de l’organisme. Surtout, c’est l’une des exigences les plus fondamentales pour notre participation à la vie, puisque toutes les activités de la vie quotidienne et les besoins humains sont réalisé à travers notre système musculosquelettique. Le diagnostic et le traitement de l’orthopédie et la traumatologie sont assurées par des professionnels travaillent dans ce domaine aux patients souffrant des douleurs articulaires, des lombalgies, des pertes des membres et des problèmes qui nuisent à la fois le confort et la santé générale. Des spécialistes de différents domaines tels que médecins, techniciens, infirmiers et kinésithérapeutes travaillent ensemble dans le cadre de l’équipe d’orthopédie et de traumatologie.
La Calcification (Arthrite)
Les articulations de notre corps sont essentiellement composées de structures de capsules articulaires, de liquide synovial et de cartilages articulaires. Deux surfaces osseuses composent chaque articulation, et ces deux surfaces osseuses sont recouvertes de tissu cartilagineux. La capsule articulaire entoure l’articulation et la remplie d’un liquide articulaire visqueux, de couleur du blanc d’œuf, appelé « le liquide synovial ». Ce liquide joue un rôle dans la lubrification et dans la nutrition de l’articulation.
Le cartilage articulaire participe à la protection des os formant l’articulation, à la répartition de la charge sur l’articulation, à la lubrification de l’articulation avec le liquide synovial, et à la stabilisation de l’articulation en créant des intra-pressions articulaires sous l’effet du liquide synovial et de la capsule articulaire. L’arthrite, également connue sous le nom de calcification ou inflammation des articulations, est une maladie douloureuse due à la condition dans laquelle le cartilage articulaire est détruit, parfois accompagnée d’une détérioration du tissu osseux, provoquant une inflammation de l’articulation et des tissus environnants. L’arthrite peut survenir dans une seule ou plusieurs articulations, selon la façon de leur développement.
L’arthrite dégénérative peut se développer en raison d’une infection bactérienne ou virale, en raison de problèmes rhumatologiques sans infection ou pour des raisons telles que le vieillissement, la prise de poids, une mauvaise utilisation ou une utilisation excessive de l’articulation. Les durées et les procédures de traitement dépendent des raisons du développement de l’arthrite. La cause la plus fréquente de l’arthrite est la trouble dégénérative qui se développe en raison du vieillissement et de la mauvaise utilisation de l’articulation. Certaines études scientifiques affirment que ce type de problème articulaire dégénératifs apparaît chez presque tous les individus de plus de 65 ans. Les zones d’arthrite les plus courantes sont les mains, la colonne vertébrale, les genoux et les hanches, mais peuvent aussi être observées dans d’autres articulations, dépendant de la personne.
Chez le patient souffrant d’arthrite, des symptômes tels que la douleur, la raideur, la sensibilité, la rougeur, l’inflammation et les bruits intra-articulaires qui se produisent avec le mouvement peuvent être observés dans les articulations et les tissus qui l’entourent. La faiblesse des muscles autour de l’articulation et la limitation des mouvements articulaires font également partie des symptômes. Selon le niveau et le type d’arthrite, le traitement peut faire appel à des médicaments, à la physiothérapie, à des changements de mode de vie ou à la chirurgie. Certains patients peuvent contrôler la maladie avec de simples changements de mode de vie, une perte de poids et des médicaments contre l’arthrite. Cependant, dans les cas où ceux-ci ne sont pas suffisants, les patients auront recours aux applications de physiothérapie et, dans les cas plus avancés, à un traitement chirurgical. La chirurgie de prothétique comprend des interventions telles que le lavage articulaire, le placement des prothèses articulaires ou la cryoconservation (congélation) de l’articulation dans les cas avancés. Avec le développement des prothèses articulaires au cours de ces dernières années, les chirurgies de cryoconservation articulaire ont considérablement diminué.
La congélation articulaire est utilisée en dernier recours après des chirurgies de prothèse articulaire qui ne parviennent pas à stabiliser l’articulation ou entraînent une défaillance permanente. En conséquence, l’arthrite est une maladie qui peut se développer pour de nombreuses raisons différentes comprenant de nombreuses méthodes de traitement différentes, et est la principale cause de problèmes articulaires chez les personnes âgées.
Les Amputations
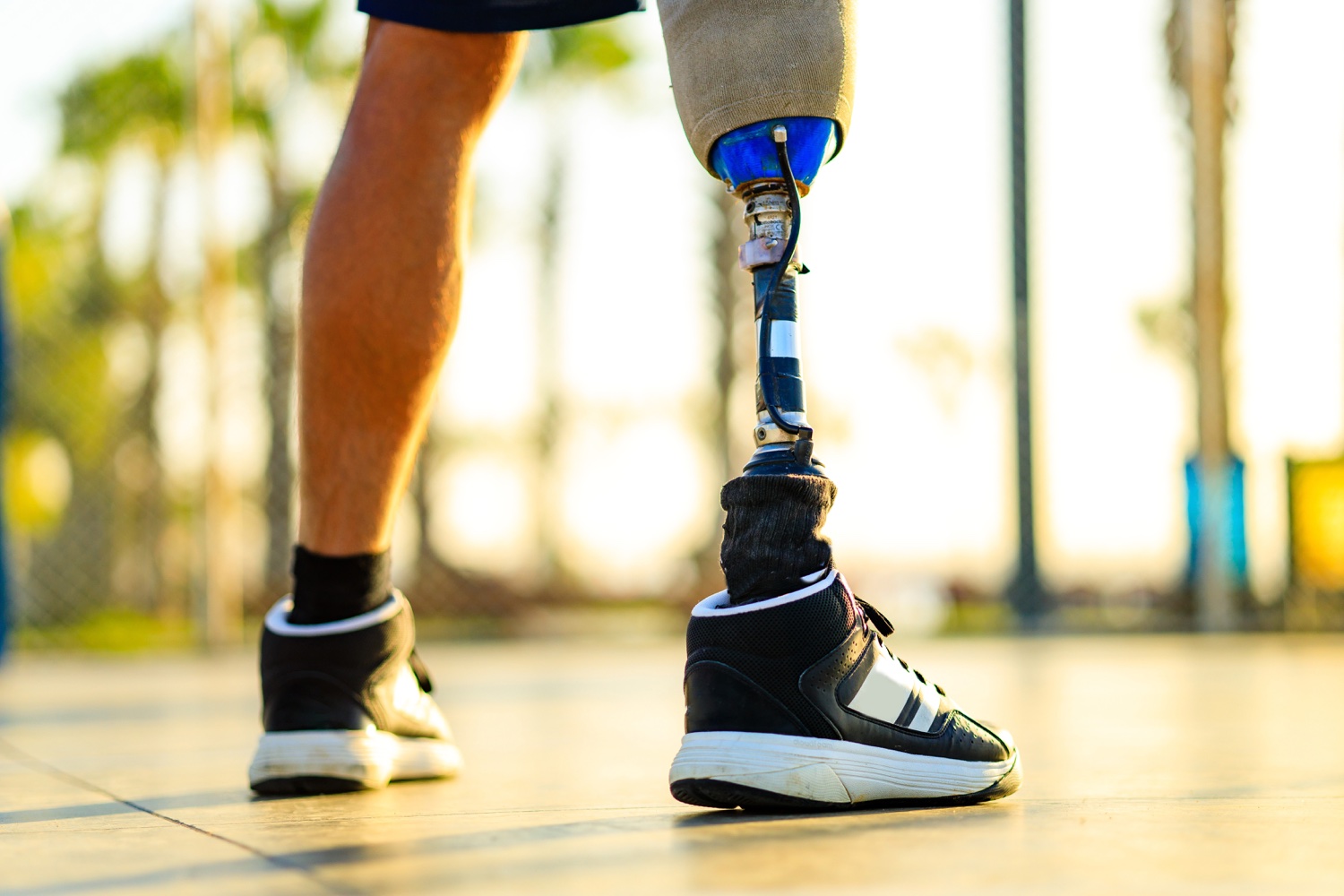
L’amputation est le procès qui consiste à retirer tout le membre ou une partie d’un membre du corps lorsque le flux sanguin est irréversiblement altéré par une maladie ou une blessure grave. Généralement, la cause la plus fréquente d’amputation est le problème de blocage circulatoire dans les membres (maladie vasculaire périphérique – MVP), tandis que les traumatismes restent la cause la plus fréquente d’amputation chez les patients plus jeunes. En revanche, chez les enfants, la cause la plus fréquente est la déficience congénitale des membres, suivie par les traumatismes en deuxième rang.
Lors de la décision d’amputation d’un membre souffreteux ou traumatisé pour une raison quelconque, le symptôme absolu est l’ischémie irréversible (défaillance tissulaire due à l’arrêt de la circulation sanguine) dans le membre. Dans un tel cas, la décision d’amputation est vitale pour le patient. L’amputation négligé, lorsque qu’il est nécessaire, peut causer de graves problèmes de santé et même la mort du patient. Selon la cause de la maladie, le chirurgien détermine le moment de l’amputation et sur quelle surface elle sera appliquée. Par exemple ; dans les amputations causées par un transi de froid, une période peut être attendue pour la séparation des tissus vivants des tissus ischémiques, mais il est essentiel que l’amputation ne soit pas retardée dans les maladies dues à certains types d’empoisonnements animaux et de maladies qui s’étendent rapidement qui provoquent la mort des tissus. La partie restante du membre amputé après l’amputation s’appelle « le moignon ».
La structure du moignon peut varier selon le type de chirurgie d’amputation. Ce geste chirurgical est déterminé par le chirurgien en fonction de la maladie, du membre à amputer, de l’état du patient et de la prothèse à utiliser après l’amputation. Deux types de pansements divers peuvent être appliqués sur le moignon. Le premier est le pansement doux, fait de gaze, de coton et de bandage. Le deuxième est un pansement adhésif qui recouvre le moignon de plâtre. Ce type de pansement est avantageux en termes de cicatrisation car il n’empêche la circulation sanguine du moignon. De plus, dans certains cas, grâce à ce plâtre, le patient peut se lever et bouger même dans les premiers stades de l’amputation à l’aide d’une prothèse temporaire.
Le chirurgien décide du type de pansement qui convient au patient. Il est nécessaire d’appliquer un pansement pour façonner correctement le moignon et le rendre apte à la prothèse. Il est aussi important de commencer immédiatement les exercices de moignon et de la physiothérapie pour maintenir l’amplitude de mouvement des articulations voisines et augmenter la force des muscles qui le contrôlent. La plupart du temps, la prothèse et l’entraînement à la marche peuvent être effectués environ 2 à 3 mois après l’amputation.
La Hernie Discale Cervicale

La moelle épinière s’étend dans tout notre corps dans une longue structure tubulaire formé par la disposition des os de la colonne vertébrale les uns sur les autres. Des racines nerveuses émergent de la moelle épinière, passant entre les deux vertèbres à chaque niveau et se dirigent vers différentes parties du corps. De plus, il y a des disques remplis de liquide entre nos épines. Grâce à leur structure souple et durable, ces disques permettent non seulement à la colonne vertébrale d’effectuer ses mouvements, mais protègent également la colonne vertébrale contre les charges exercées. Cependant, les disques peuvent être tendus et blessés dans tels cas ; la charge excessive sur la colonne vertébrale, les traumatismes affectant la colonne vertébrale, les muscles trop faibles autour de la colonne vertébrale et la mauvaise posture à long terme.
À la suite de ces blessures, le liquide contenu dans le disque appuie sur la gaine du disque et crée une cloque sur le disque, et parfois, le liquide peut sortir complètement et s’y séparer. Ces protubérances qui surviennent à la suite d’une hernie discale, s’étendent entre les vertèbres et peuvent provoquer des douleurs, des engourdissements, des faiblesses et même des problèmes circulatoires lors de pressions intenses dans les zones où le nerf passe en appuyant sur les racines nerveuses. Dans les situations plus avancées et risquées, le fluide dans le disque est complètement séparé. Cette séparation du liquide peut provoquer une pression et des blessures à n’importe quel niveau de la moelle épinière mélangé au liquide céphalo-rachidien.
Ainsi, une intervention précoce chez ces patients est importante. Les hernies, en raison de la structure de la colonne vertébrale sont les plus fréquent dans la région lombaire entre le quatrième et cinquième vertèbre (L4 – L5), et entre la cinquième et la première vertèbre dans la région sacrum (L5 – S1). Dans la région du cou, ils sont fréquemment observés entre le cinquième et sixième vertèbre (C5 – C6) et entre le sixième et septième vertèbre (C6 – C7). Puisque les hernies affectent la racine nerveuse à leur niveau, ils peuvent présenter des symptômes à ce niveau et au long du membre où progresse cette racine nerveuse. Pour cette raison, parfois, la source d’un engourdissement ressenti par le patient au bout du doigt de pied peut en effet se trouver dans le dos, et non dans le pied. Afin de le déterminer, le médecin étudie la hernie en effectuant les tests cliniques et de laboratoire nécessaires.
Les changements de style de vie, les médicaments, la physiothérapie et la chirurgie peuvent être appliquées pour son traitement. La hernie qui n’est pas trop avancée, où les symptômes peuvent être contrôlés, peut être guérie avec des changements de style de vie, un contrôle du poids et des exercices. Cependant, une intervention chirurgicale peut être nécessaire dans le type de hernie qui provoque des symptômes intenses chez le patient, créant une pression qui puisse causer des lésions permanentes au nerf concerné et ne peut pas être contrôlée par des méthodes telles que les médicaments et les applications de physiothérapie. La base de la chirurgie de la hernie, appelée « la chirurgie spinale », est la suppression de la pression sur le nerf concerné.